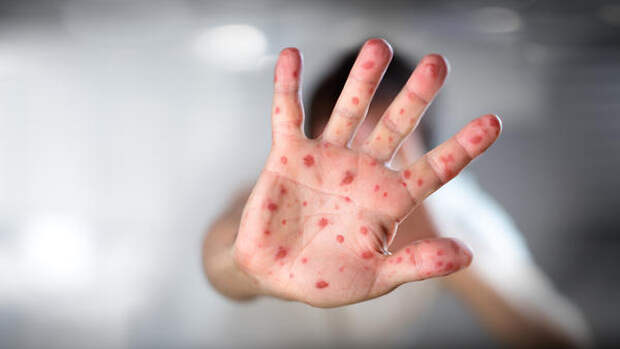
Почему в Европе резко выросла заболеваемость корью? Для чего проводится массовая вакцинации против кори и почему не стоит отказываться от прививки ни взрослым, ни детям.
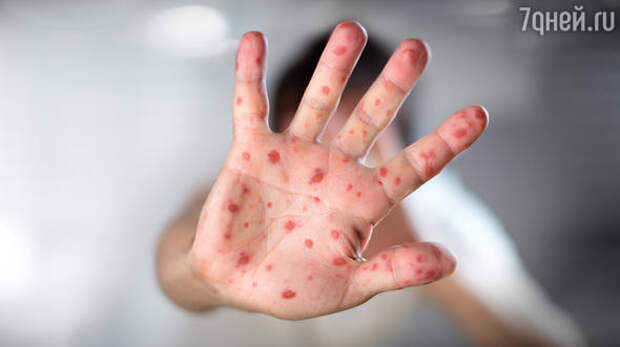
Российские врачи бьют тревогу: в Европе растет число заболевших корью. В этот понедельник, 20 августа, Всемирная организация здравоохранения (ВОЗ) сообщила о рекордном уровне заболеваемости в Европейском регионе: количество инфицированных за первые полгода 2018 года составило более 41 тысячи человек.
Больше половины из них приходится на Украину, где заболело уже около 29 тысяч человек — детей и взрослых.Основная причина резкого роста заболеваемости корью, который начался в европейских странах еще в 2017 году – отказы родителей вакцинировать своих детей от кори по разным причинам, в основном, религиозным и личным убеждениям, часто из-за необоснованных страхов перед прививками. Чтобы вспышка не переросла в эпидемию кори и чтобы не произошло отката на пару сотен лет назад, когда от вызванных корью осложнений умирали тысячи людей, необходимо активнее проводить тотальную вакцинацию населения, уверены врачи.
По данным Росздравнадзора, в 2018 году кривая заболеваемости корью в нашей стране резко пошла вверх: только в первом квартале 2018 года было зарегистрировано 843 случая кори, а за весь 2017 год — всего 43. Все случаи кори в России — завезенные из неблагополучных по кори стран — Украины, Румынии, Турции, Латвии, Индонезии.
В Европе корь начала поднимать голову еще в 2017 году, когда случаи заболевания были выявлены в 14 европейских странах, а общее число заболевших составило 14451 человек. Теперь инфицированных уже более 40 тысяч, есть 34 случая с летальным исходом. 62% заболевших— молодые люди до 20 лет, 37% - дети до 5 лет.
И самое главное: 87% заболевших — это люди, не привитые от кори.Инфекцию зафиксировали в Румынии, Германии, Грузии, Греции, Италии, Молдове, Сербии, Румынии, Украине, Франции. Таких масштабных вспышек не было в современном мире очень давно.
Корь без прикрас
Корь — самое заразное инфекционное вирусное заболевание, передающееся воздушно-капельным путем, она в 8 раз заранее гриппа. Корь относится к высококонтагиозным инфекциям (индекс приближается к 100%): для того, чтобы заболеть, не обязательно контактировать с больным. Вирус выделяется больным человеком в большом количестве в окружающую среду со слизью через кашель, чихание.
По оценкам ВОЗ в 2011 году в мире от кори умерло 158 тысяч человек, большинство — маленькие дети до 5 лет. В основном, корью болеют малыши в возрасте от 2 до 5 лет, взрослые значительно реже — это те, кто не переболел в детстве, либо не вакцинированные. Как правило, корью заражаются в зимне-весенний период — с декабря по май.
До создания живой противокоревой вакцины в 1963 году от этой болезни умирали тысячи людей. Благодаря вакцинации, глобальная смертность от кори снизилась на 73%. Корь страшна своими тяжелыми осложнениями, вирус поражает жизненно важные органы, центральную нервную и дыхательную системы, желудочно-кишечный тракт, из-за чего у больного развиваются пневмония, менингит, коревой энцефалит, круп, отит, гепатит, лимфаденит.
Симптомы кори
Инкубационный период кори — 8-14 дней (но может быть до 17—ти), у болезни всегда острое начало:- подъем температуры до 38-40,5 градусов;
- сухой кашель, насморк, чихание, осиплость голоса;
- светобоязнь, головная боль из-за сильной интоксикации;
- отек век и покраснение конъюнктивы;
- гиперемия зева и коревая энантема — красные пятна на твердом и мягком нёбе;
- на 2-й день болезни на слизистой щек в области коренных зубов появляются мелкие белесые пятнышки, окруженные узкой красной каймой – пятна Бельского-Филатова-Коплика;
- на 3-й день высыпания покрывают разгибательные поверхности рук и ног, включая пальцы;
- на 4-5-й день болезни появляется коревая сыпь — сначала на лице, шее, за ушами, на руках и ногах, включая пальцы. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (этим корь отличается, например, от краснухи, сыпь при которой не сливается).
Люди, отказывающиеся прививаться сами и прививать своих детей не по медицинским показаниям, не задумываются над тем, что таким образом они подвергают опасности не только свои семьи, но и других людей, в первую очередь именно тех, кому вакцинация противопоказана в силу имеющихся у них врожденных, хронических заболеваний, людей с ослабленным иммунитетом или иммунодефицитом. В медицине есть такое понятие, как «коллективный иммунитет».
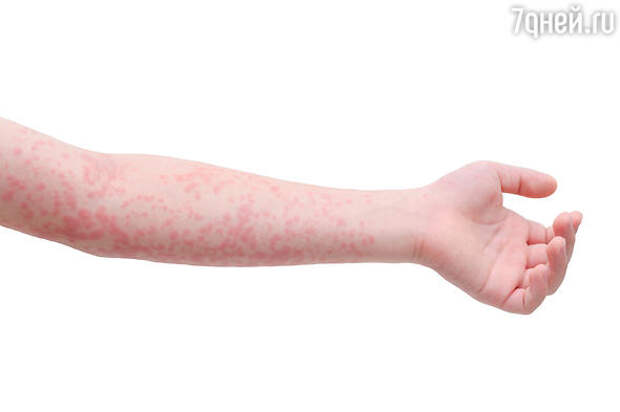
Так вот, чем больше непривитых людей в популяции, тем слабее коллективный иммунитет и тем сильнее инфекция. Только вакцинация позволяет держать ситуацию под контролем. В случае с корью, необходимо, чтобы были вакцинированы более 93% населения, если это процент снижается, сразу же начинаются вспышки кори. Препаратов для специфического лечения кори не разработано, лечение только симптоматическое. Поэтому самой эффективно защитой от опасного вируса является вакцинопрофилактика.
Интересно, что антипрививочное движение родилось не в наши дни, а еще в 19-м веке: в Великобритании Национальная лига антивакцинации появилась в 1866 году, Американское общество антивакцинации – на 13 лет позже, в 1876 году. Но тогда люди действительно многого не знали, основу движения составляли гомеопаты, хироманты и травники. Сегодня же, когда у врачей есть эффективные вакцины для профилактики смертельно опасных болезней, как-то глупо и безответственно отказываться от прививок, подвергая риску свою жизнь и жизнь своих детей.
Прививаться всем!
Вакцинация от кори включена в Российский национальный календарь прививок. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуется две дозы вакцины, так как примерно у 15% вакцинированных детей после первой дозы иммунитет не вырабатывается. В России вакцинация против кори проводится комбинированной живой вакциной от кори, краснухи и паротита одновременно в возрасте 12 месяцев, ревакцинация – в 6 лет.
Зачем так рано прививать?
Сусанна Харит, доктор медицинских наук, профессор, руководитель отдела профилактики инфекционных заболеваний ФГБУ «Детский научно-клинический центр инфекционных болезней», главный специалист Комитета здравоохранения Санкт-Петербурга по вакцинопрофилактике детей: «Для ранней вакцинации есть несколько серьезных причин. Прививка нужна до того времени, когда ребенок заболеет, и заболеет тяжело. Специфический иммунитет формируется не мгновенно, а материнский защищает малыша только до 3 месяцев. Неспецифический иммунитет не защищает от «специфических, детских» инфекций, и закаливание здесь вряд ли поможет избежать заражения, если ребенок не привит. Вакцины способны стимулировать клеточное звено иммунитета, что очень важно для новорожденных».
Можно ли прививать новорожденных?
Сусанна Харит: «Не только можно, но и нужно. Внешние факторы, бактерии, вирусы и вакцины выравнивают дисбаланс иммунного ответа и уменьшают риск реализации аллергической предрасположенности».
Взрослые тоже могут сделать себе ревакцинацию, она делается бесплатно российской вакциной во всех поликлиниках по месту жительства. Но прежде чем ее делать, необходимо проверить напряженность иммунитета к вирусу кори: для этого сдается кровь из вены. Если результат анализа покажет, что у вас нулевой или очень низкий уровень антител, то придется сделать ревакцинацию.
Кому показана вакцинация и ревакцинация против кори:
- всем детям и взрослым в возрасте от 1 года до 35 лет в том случае, если они не болели, не привиты, привиты однократно против кори или не имеют сведения о прививках против кори;
- в возрастной категории 36-55 лет — представителям некоторых профессий, например, врачам и медсестрам.
Вакцина против кори очень эффективна, почти все, у кого не развился иммунитет после введения первой дозы, приобретают его после введения второй. Защитное действие вакцины длится много лет. Причем, прививка может защитить от заболевания, если ее вводят в течение нескольких дней после заражения.
Что касается ее безопасности, то здесь нет поводов для беспокойств. Один из главных аргументов сторонников антипрививочного движения и родителей, отказывающихся прививать своих детей от кори (как правило, такие родители вообще против всех прививок), - риск осложнений, в частности с вакцинацией против кори связывают увеличение случаев аутизма и воспалительных заболеваний кишечника.
Однако научно их связь с вакцинацией никак не доказана. А вот в пользу безопасности прививки говорит хотя бы тот факт, что ее можно делать даже пациентам с ВИЧ-инфекцией. Конечно, побочные эффекты возможны, как и после других вакцин, но у подавляющего большинства они слабо выражены и быстро проходят. Об этом можно подробно расспросить вашего лечащего врача — педиатра или терапевта. Он же расскажет о ситуациях, в которых сроки вакцинацию надо сдвинуть (например, ОРВИ).
Сусанна Харит: «Вакцины «обвиняют» в том, что с ними в организм маленького ребенка попадают опасные соединения ртути и алюминия, однако, по данным ВОЗ, основной источник солей ртути для грудного ребенка – питание матери и окружающая среда. На первом году жизни ребенок получает 0,1 мг алюминия из грудного молока матери и столько же из вакцин или смеси».
Статьи по теме:
Свежие комментарии